Бронхиальная астма – хроническая болезнь, при которой из-за сужения дыхательных путей возникает удушье. Приступы астмы развиваются в любой момент и представляют опасность для жизни. Подробнее о причинах болезни, диагностике и лечении.
ВАЖНО!
Помните, информация в блоге носит справочный характер и не может заменить профессиональную медицинскую консультацию, диагностику или лечение. Всегда обращайтесь к врачу по вопросам о вашем здоровье и применении лекарств.
Бронхиальная астма
Бронхиальная астма – это хроническое заболевание, при котором из-за сужения просвета дыхательных путей человек ощущает удушье. Развивается временная обструкция – бронхи наполняются слизью которую сложно откашлять.
Болезнь широко распространена – в мире астмой страдает около 235 млн человек. За последние 15 лет количество больных увеличилось вдвое [1], а к 2025 году их число может достигнуть 400 млн. В России бронхиальной астмой страдает 6,9% взрослого населения и 10% детей. [2]
Причины и факторы риска
Болезнь возникает из-за высокой чувствительности организма к определенным раздражителям и часто имеет аллергическую природу. Астму относят к полиэтиологическим патологиям, то есть ее развитие происходит под влиянием множества факторов.
- Контакт с бытовыми аллергенами. Шерсть и эпителий животных, бытовая химия, а также клещи домашней пыли провоцируют астму. Последние обнаруживаются в матрасах, подушках, мягких игрушках – любых изделиях из тканых материалов с набивкой.
- Генетическая предрасположенность. Существует более 100 генов, которые способны повышать риск развития бронхиальной астмы за счет их способности стимулировать сократимость гладкой мускулатуры дыхательных путей и влиять на иммунную систему. Кроме того, среди членов семьи больного астмой обычно есть родственник, который страдает этой болезнью или другой, имеющей аллергическую природу.
- Условия труда. Регулярный контакт с вредными веществами провоцирует развитие профессиональной астмы. С этим сталкиваются работники химической промышленности, контактирующие с альдегидами и фталатами, а также парикмахеры, маляры, животноводы и другие специалисты.
Бронхиальная астма может возникнуть у любого человека, но чаще ей страдают люди с аллергией. Это связано с тем, что бронхи становятся более чувствительными к действию раздражающих факторов. Спазм дыхательных путей может возникнуть даже после банальной вирусной инфекции или контакта с животным – то есть после воздействия раздражителей, на которые здоровые люди не реагируют.
Существуют и другие факторы, повышающие вероятность развития бронхиальной астмы:
- пол – среди малышей чаще болеют мальчики, а после достижения подросткового возраста болезни более подвержены девочки;
- лишний вес;
- вирусные и бактериальные инфекции дыхательных путей;
- курение.
Некоторые лекарственные вещества способны провоцировать астму. Например, препараты на основе аспирина могут стать причиной спазма дыхательных путей [3]. Кроме того, гастроэзофагеальная рефлюксная болезнь способствует ухудшению течения бронхиальной астмы: из-за заброса кислого содержимого желудка в пищевод происходит рефлекторное сужение бронхов, что приводит к появлению симптомов удушья.
Механизм развития болезни
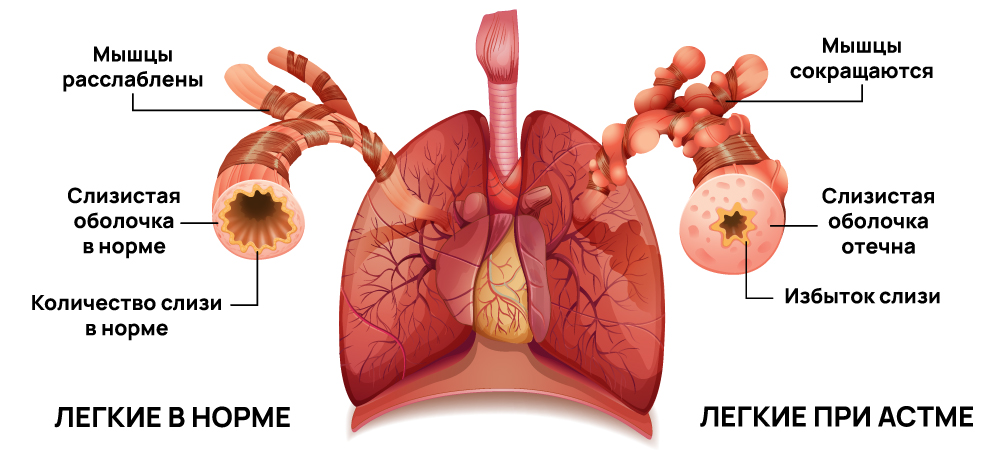
В основе развития бронхиальной астмы лежат повышенная чувствительность дыхательных путей и воспалительный процесс в их стенках, которые чаще всего связаны с аллергической реакцией. После проникновения в бронхи раздражающего вещества запускается иммунная реакция: начинают синтезироваться клетки иммунитета, выделяются биологически активные вещества. Они повышают проницаемость сосудов и расширяют их просвет, в результате чего жидкость начинает проникать сквозь стенки в окружающие ткани. Так возникает отек стенок бронхов.
Стенки дыхательных путей при астме реагируют на раздражитель спазмом. Слизистая оболочка становится отечной, бронхиальные железы в избытке синтезируют слизистый секрет. Его структура меняется – он становится более вязким, поэтому сложно отходит при кашле и быстро закупоривает бронхи. Слизь раздражает кашлевые рецепторы и провоцирует еще один симптом астмы – приступообразный кашель.
Во время короткого вдоха в дыхательные пути попадает больше воздуха, чем выходит. Это связано с обструкцией бронхиального дерева, слизью и сужением его просвета. В результате в легких скапливается большой объем воздуха. Больной старается сделать выдох и напрягает мышцы, поэтому мелкие бронхи спазмируются еще сильнее. Воздух в легких застаивается, снижается концентрация кислорода в крови, возникает экспираторная одышка, когда выдох сделать сложнее, чем вдох.
Проблемы с дыханием при астме возникают после контакта с разными триггерами, например:
- холодный воздух;
- табачный дым;
- взаимодействие с аллергеном – пылью, плесенью, шерстью или слюной домашних животных;
- употребление пищевых аллергенов – молочные продукты, яйцо, орехи и другие продукты, на которые у человека аллергия;
- стрессовые ситуации;
- физическая активность;
- сильный плач или смех;
- резкие запахи, например, парфюм;
- респираторные инфекции.
Приступ астмы могут спровоцировать и неблагоприятные погодные условия, например, сильный ветер, который сбивает спокойное дыхание.
Симптомы
Первые признаки бронхиальной астмы могут развиваться уже в дошкольном возрасте. Чаще всего впервые приступы возникают на фоне ОРВИ, при этом до постановки диагноза ребенок может долго страдать аллергическим ринитом, а родители замечают, что каждая простуда затягивается длительным кашлем.
Бронхиальная астма протекает циклично – выделяют стадию предвестников, непосредственно приступ удушья и период покоя. Приступам астмы предшествуют неприятные симптомы. Человек начинает ощущать беспокойство, появляются проблемы со сном, головные боли. Возможен зуд глаз и заложенность носа, чихание и покашливание.
В момент приступа развивается 3 специфических симптома: затрудненное дыхание, кашель и хрипы. Появляется чувство сдавления грудной клетки и ощущение нехватки воздуха – больной делает короткие вдохи и удлиненные выдохи. Из-за отека дыхательных путей при астме вдох сопровождается свистом. Больной испуган, старается занять одно положение, в котором ему легче дышать, не может разговаривать. Лицо бледнеет, кожные покровы в носогубном треугольнике приобретают синюшный оттенок. Появляется холодный пот. В разгар симптомов возникает непродуктивный кашель – вязкая мокрота с трудом отделяется из дыхательных путей. Облегчение дыхания наступает после отделения слизи. После приступа больной астмой обычно чувствует слабость и сонливость.
Специфические симптомы бронхиальной астмы:
- свистящее дыхание с хрипами, которые слышны на расстоянии;
- затрудненный выдох;
- кашель и тяжесть в груди;
- одышка;
- бледность кожных покровов с посинением носогубного треугольника из-за недостатка кислорода;
- включение в акт дыхания вспомогательных мышц грудной клетки;
- тахикардия;
- выраженное возбуждение;
- вынужденное положение – корпус вперед с опорой на руки;
- холодный пот.
В периоды между приступами больной астмой чувствует себя удовлетворительно.
Формы и стадии
Согласно МКБ-10 существует 4 формы бронхиальной астмы [4]:
- аллергическая – причиной развития болезни выступает аллергия;
- неаллергическая форма (аспириновая астма);
- смешанная бронхиальная астма — сочетает в себе аллергические и неаллергические факторы;
- неуточненная, когда причину развития приступов выяснить не удалось.
В зависимости от того, как часто развиваются приступы и поддаются ли они терапии, болезнь делят на интермиттирующую, когда приступы возникают время от времени, и пермиттирующую, при которой симптомы астмы наблюдаются постоянно.
На данный момент действует еще одна классификация, которая помогает создать индивидуальную схему лечения и профилактики. Согласно ей, выделяют следующие фенотипические формы бронхиальной астмы.
- Аллергическая БА. Форма, которая диагностируется легче остальных. Обычно впервые проявляется в детстве, ей предшествуют другие аллергические болезни, например, атопический дерматит. Родственники больного в большинстве случаев также страдают какой-то формой аллергии или астмой. Для аллергической формы характерен воспалительный процесс в стенках бронхиального дерева. Болезнь хорошо поддается лечению с помощью ингаляционных глюкокортикостероидов.
- Неаллергическая БА. Эта форма бронхиальной астмы развивается у взрослых людей, которые не склонны к аллергии. Кроме того, среди близких родственников больного также нет людей, страдающих аллергическими патологиями. Стандартная терапия ингаляционными стероидами при неаллергической астме не всегда эффективна.
- Астма с поздним началом. Болезнь впервые проявляет себя во взрослом возрасте, у больных может не быть в анамнезе аллергических патологий. Лечение обычно требует назначения более высоких доз глюкокортикостероидов.
- Астма с постоянным сужением бронхов. У некоторых больных развиваются необратимые изменения в дыхательных путях из-за нарушения конфигурации стенок бронхов. В результате человек с такой астмой ощущает постоянные трудности с дыханием.
- Астма в сочетании с ожирением. Люди, страдающие бронхиальной астмой и имеющие лишний вес, часто тяжелее переносят приступ удушья. У них более выражен кашель, одышка сохраняется дольше. Для лечения таких пациентов необходимо подключать эндокринолога и корректировать диету.
У пациентов, которые уже проходят лечение, бронхиальную астму делят на хорошо, частично и плохо контролируемую с помощью медикаментозной терапии.
Возможные осложнения
Самое опасное осложнение бронхиальной астмы – формирование астматического статуса. Это тяжелое состояние, при котором возникает серьезное сужение просвета дыхательных путей, бронхи от слизи освобождаются медленно и нарастает дыхательная недостаточность. В таком состоянии пациенту не помогает стандартная медикаментозная помощь – необходимо госпитализировать его в стационар для снятия симптомов болезни и нормализации дыхания.
Причиной формирования астматического статуса может быть неправильное использование ингаляторов, нарушение дозировки бронхорасширяющих средств, резкое прекращение использования глюкокортикостероидов. Кроме того, прием препаратов на основе аспирина и бета-блокаторов пациентами с астмой в анамнезе также может стать причиной развития осложнения.
Формирование астматического статуса проходит в 3 стадии.
- Начало похоже на затяжной приступ бронхиальной астмы, который сохраняется до 12 часов и не проходит после использования стандартных препаратов.
- Симптомы нарастают, появляется заторможенность, одышка становится сильнее, развиваются признаки нарушения кровообращения, синеют пальцы, грудная клетка становится выпуклой. Падает давление, пульс слабый и аритмичный.
- Нарушается деятельность ЦНС, возможно развитие комы и асфиксии. Состояние пациента тяжелое.
Бронхиальная астма может привести и к другим осложнениям:
- ремоделирование дыхательных путей – из-за разрастания рубцовой ткани просвет бронхов необратимо сужается, что сопровождается проблемами с дыханием;
- эмфизема легких – снижение эластичности легочной ткани и задержка воздуха в легких;
- спонтанный пневмоторакс – скопление воздуха между легкими и грудной стенкой;
- пневмосклероз – разрастание рубцовой ткани в легких;
- дыхательная недостаточность – состояние, при котором в организм поступает мало кислорода из-за нарушения газообмена между кровью и легкими.
К счастью, при правильном лечении осложнения возникают редко – современные препараты помогают держать болезнь под контролем.
Диагностика
При подозрении на астму проводят комплексное обследование.
- Анализ крови на определение уровня иммуноглобулина Е – этот параметр повышается при аллергическом происхождении астмы.
- Спирометрия – способ выяснить, как воздух проходит через бронхи. Для этого используют аппарат в виде трубочки, через которую нужно сделать несколько спокойных вдохов и выдохов, а затем выдохнуть максимально быстро. Исследование повторяют вновь, но предварительно используют препараты для расширения бронхов – это нужно, чтобы сравнить результаты.
- Пикфлоуметрия – исследование для измерения пиковой скорости движения воздуха на выдохе у пациентов с уже диагностированной астмой. Помогает определить, есть ли сужение бронхов, а также оценить эффективность лечения.
- Провокационная проба с метахолином – диагностика повышенной чувствительности бронхов. Оценивают реакцию дыхательных путей на раздражитель и изменение скорости выдоха до и после его введения.
- Аллергодиагностика – кожные пробы считаются самым простым и достоверным методом определения повышенной чувствительности к аллергенам при астме. Под кожу пациента вводят составы, которые содержат аллергенные компоненты, и отслеживают реакцию. Это помогает понять, что именно провоцирует развитие аллергической реакции.
В лабораторном анализе крови при бронхиальной астме отмечают повышение количества эозинофилов.
Лечение
До недавних пор бронхиальную астму лечили только с помощью препаратов, которые купировали возникшие приступы – пациенту предлагали использовать ингалятор в момент появления характерных симптомов. В настоящее время в лечении астмы используют комплексный подход, назначая терапию с учетом степени тяжести. К сожалению, бронхиальную астму невозможно вылечить полностью, но врачи стремятся подобрать препараты, которые помогут избежать приступов и сохранить качество жизни больного астмой. Главная цель лечения – отсутствие симптомов болезни, нормальные показатели функции дыхания и профилактика необратимых изменений в легких.
Медикаментозная терапия бронхиальной астмы – экстренная симптоматическая помощь и базисное лечение, с помощью которого контролируют болезнь. Препаратами первой линии для базисной терапии являются:
- ингаляторы с глюкокортикостероидами, например, будесонид или беклометазон – оказывают мощное противовоспалительное действие;
- комбинированные средства, содержащие длительно действующие агонисты бета2-рецепторов и глюкокортикостероиды – будесонид+формотерол, или флутиказона фуроат+вилантерол – надолго расширяют бронхи и подавляют воспалительный процесс;
- теофиллины длительного действия – оказывают противовоспалительное действие и снимают спазм бронхов;
- антилейкотриеновые препараты – монтелукаст, зафирлукаст – расширяют бронхи, устраняют спазм гладкой мускулатуры и отек, подавляют синтез слизи;
- антитела к иммуноглобулину Е – таргетная биологическая терапия, моноклональные антитела действуют на причину развития астмы (омализумаб, меполизумаб).
Ингаляционные глюкокортикостероидные средства оказывают мощное противовоспалительное действие, поэтому их используют ежедневно, при лечении бронхиальной астмы любой тяжести. Препараты назначают в минимально эффективной дозировке, ее увеличивают только в том случае, если терапия не помогает избежать развития новых приступов. Стероиды могут назначать как в составе монотерапии, так и в сочетании с бронхорасширяющими средствами.
Для купирования приступов бронхиальной астмы используют следующие препараты:
- адреномиметики короткого действия в виде дозированных аэрозолей – сальбутамол, фенотерол, альбутерол, являются препаратами выбора для снятия острого приступа;
- антихолинергические препараты, например, ипратропия бромид;
- комбинированные средства.
При подтвержденной аллергической реакции используют методику АСИТ, или аллерген-специфическую иммунотерапию. Под контролем врачей в организм больного астмой вводят микродозы аллергенов, чтобы «обучить» иммунную систему реагировать на них правильно. Это помогает бороться с причиной бронхиальной астмы у детей и взрослых.
Список препаратов
Ниже представлен список вышеописанных общедоступных средств, которые можно купить в аптеках.
- Узнайте цены и наличие препаратов в вашем регионе, перейдя в сервис поиска и заказа лекарств Expero
Какой врач лечит
Диагностика и лечение бронхиальной астмы – задача терапевтов, пульмонологов и аллергологов-иммунологов. Обращаться к врачу следует при появлении следующих симптомов:
- беспричинные хрипы;
- чувство тяжести в грудной клетке;
- свист во время дыхания;
- одышка;
- приступообразный сухой кашель;
- ощущение нехватки воздуха.
Обратиться за помощью можно к врачу-терапевту. Если во время осмотра он заметит подозрительные симптомы, то сразу направит к врачу-пульмонологу.
Лечение народными средствами
Народные методы лечения астмы не обладают доказанной эффективностью и безопасностью. Средства нетрадиционной медицины не проходят клинические испытания, поэтому нет достоверных сведений об их влиянии на организм. Кроме того, многие рецепты основаны на использовании растительного сырья, которое может обладать высокой аллергенностью – при бронхиальной астме это может стать причиной ухудшения течения болезни.
Первая помощь при приступе бронхиальной астмы
При появлении кашля, затрудненного выдоха и свистящего дыхания необходимо:
- помочь больному воспользоваться ингалятором для купирования приступа астмы;
- предоставить доступ кислорода – открыть окно, расстегнуть тугой воротник рубашки, ослабить галстук;
- проконтролировать, чтобы больной занял правильное положение – сидя, с упором руками на твердую поверхность;
- успокоить человека и помочь ему дышать равномерно.
Если приступ нарастает, лекарства не помогают или их не оказалось под рукой, необходимо вызвать скорую помощь.
Прогноз и профилактика
Бронхиальная астма – неизлечимое заболевание, но с помощью медицинских препаратов можно поддерживать привычный уровень жизни. Без лекарственной терапии прогноз неблагоприятный. Если не контролировать астму, симптомы прогрессируют и нарушают качество жизни. Длительное воспаление в дыхательных путях приводит к необратимым изменениям и развитию дыхательной недостаточности.
Профилактика астмы сводится к предупреждению новых приступов. Для этого следует по возможности ограничить контакт с раздражающими веществами, исключить аллергены и не забывать использовать ингаляторы по назначенной схеме.
Источники
- Global Initiative for Asthma (GINA Report). Global Strategy for Asthma Management and Prevention. Update 2017
- Бронхиальная астма. Клинические рекомендации. [ссылка]
- Зайцев А.А. Бронхиальная астма у взрослых: ключевые вопросы диагностики и фармакотерапии. РМЖ. 2015;18:1096-1100. [ссылка]
- Asthma and Allergy Foundation of America. What Are Asthma Triggers? [ссылка]
- Asthma. [ссылка]
- Asthma: diagnosis and treatment. [ссылка]