Преэклампсия является одним из самых распространенных и серьезных осложнений беременности, поражающим примерно 5-8% беременных по всему миру. Статистика показывает, что оно является ведущей причиной материнской и перинатальной заболеваемости и смертности, что делает своевременное выявление и адекватное ведение этого состояния крайне важными для сохранения здоровья матери и ребенка. В этой статье мы рассмотрим, что значит преэклампсия, обсудим ее признаки, причины и факторы риска, а также подходы к лечению и профилактике. Наша цель – предоставить читателям всестороннее руководство по этому сложному и важному вопросу.
ВАЖНО!
Помните, информация в блоге носит справочный характер и не может заменить профессиональную медицинскую консультацию, диагностику или лечение. Всегда обращайтесь к врачу по вопросам о вашем здоровье и применении лекарств.
Что такое преэклампсия простыми словами
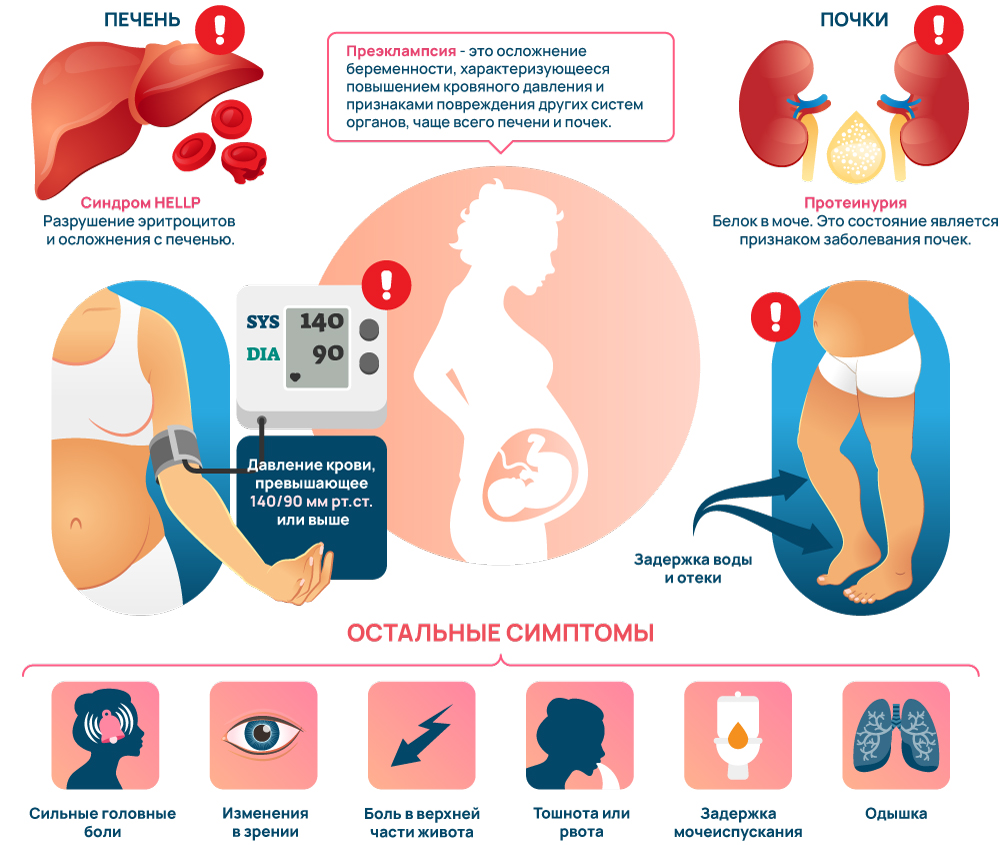
Это состояние, при котором у беременной женщины резко повышается артериальное давление и в моче появляется белок, что не является нормой. Это может быть опасно как для мамы, так и для ребенка, потому что мешает нормальному кровоснабжению плода и может привести к различным осложнениям. Обычно оно может возникнуть после 20-й недели беременности. Преэклампсия требует внимательного наблюдения и лечения, чтобы обезопасить здоровье и жизнь и мамы, и малыша. Классифицируется по степени тяжести на легкую и тяжелую, что помогает врачам определить подход к лечению и мониторингу состояния беременной.
Причины преэклампсии
Генетические факторы
Научные исследования указывают на значительную роль генетики в развитии преэклампсии. Наличие диагноза у матери, сестры или бабушки увеличивает риск ее развития. Генетическая предрасположенность влияет на реакцию организма беременной на факторы окружающей среды, а также на формирование плаценты и иммунную адаптацию к беременности.
Нарушения в работе плаценты
Ключевым моментом являются нарушения в формировании и функционировании плаценты. Недостаточное внедрение плаценты в стенку матки приводит к нарушению кровоснабжения плода, что может спровоцировать повышение артериального давления у матери.
Другие факторы риска
К факторам, повышающим риск развития преэклампсии, относятся первая беременность, возраст свыше 35 лет, многоплодная беременность, а также наличие хронических заболеваний, таких как гипертония, диабет и заболевания почек.
Симптомы и первые признаки преэклампсии
Преэклампсия может протекать бессимптомно, особенно на ранних стадиях, что делает регулярный медицинский контроль важным для ее своевременного выявления. Однако существуют определенные признаки и симптомы, на которые следует обратить внимание:
- Головная боль и нарушение зрения: резкая, интенсивная головная боль, часто сопровождаемая мельканием «мушек» перед глазами, двоением в глазах или временной потерей зрения.
- Тошнота и рвота: хотя это обычные симптомы ранней беременности, их появление на поздних сроках должно вызвать настороженность, особенно если они возникают внезапно и сильно выражены.
- Боли под ложечкой: боль в области живота, особенно под ребрами справа, может указывать на проблемы с печенью.
- Отеки: хотя некоторая степень отеков (особенно на ногах) является нормальной для беременных, резкое увеличение отеков на лице, руках или вокруг глаз может быть признаком преэклампсии.
Диагностика преэклампсии
Скрининг включает ряд медицинских осмотров и анализов:
- Осмотр акушера-гинеколога. Включает измерение артериального давления и осмотр на наличие отеков. Артериальное давление выше 140/90 мм рт. ст. при двух измерениях, взятых с интервалом не менее четырех часов, может указывать на преэклампсию.
- Анализы крови и мочи. Выявляют белок в моче, изменения в показателях функции печени, уровне тромбоцитов и другие признаки.
- Ультразвуковое исследование и допплерометрия. Помогают оценить состояние плода, кровоснабжение плаценты и наличие возможных осложнений.
Биохимические маркеры:
- РАРР-А (белок, связанный с беременностью А): низкие уровни РАРР-А в первом триместре.
- PLGF (фактор роста плаценты): низкие уровни PLGF. Этот маркер чаще используется во втором триместре.
- sFlt-1 (растворимая fms-подобная тирозинкиназа-1): высокие уровни sFlt-1 могут указывать на нарушения в развитии плаценты. Этот маркер часто измеряют в сочетании с PLGF, и соотношение sFlt-1/PLGF может предоставить дополнительную информацию о риске.
- sEng (растворимый эндоглин): уровень sEng повышается в крови.
Как лечить
Лечение зависит от срока беременности, тяжести состояния и состояния плода:
- Медикаментозное лечение. Назначается для контроля артериального давления и предотвращения осложнений. Используются препараты, безопасные при беременности.
- Родоразрешение. В некоторых случаях, особенно при тяжелой преэклампсии и достижении плодом срока 37 недель, может потребоваться родоразрешение для предотвращения осложнений.
- Хирургическое вмешательство. Включает кесарево сечение, если существуют противопоказания к естественным родам или при угрозе для жизни матери и ребенка.
Список препаратов для лечения преэклампсии
Ниже приведены примеры препаратов, используемых для медикаментозного лечения заболевания.
- Узнайте цены и наличие препаратов в вашем регионе, перейдя в сервис поиска и заказа лекарств Expero
Предотвращает судороги при эклампсии, вводится внутривенно или внутримышечно в условиях стационара.
Блокатор кальциевых каналов, используется для снижения артериального давления, применяется орально.
Может применяться для улучшения функции печени.
Диуретик, используется с осторожностью для коррекции объема жидкости при тяжелой преэклампсии.
Диуретик, может применяться для контроля артериального давления, особенно при наличии хронической гипертензии у беременных.
Антиагрегант, в исключительных случаях может рассматриваться для профилактики тромбоза.
Ингибитор АПФ, используется с осторожностью для лечения хронической гипертензии во время беременности.
Бета-блокатор, редко используется при беременности из-за потенциального риска для плода, но может быть назначен в исключительных случаях.
Улучшает микроциркуляцию, может быть рассмотрен для улучшения плацентарного кровотока.
Добавки кальция могут быть рекомендованы для профилактики, особенно у женщин с дефицитом кальция в организме.
Могут быть рекомендованы для улучшения исходов беременности.
Доппельгерц актив Магний + В6
Биологически активная добавка, содержащая магний и витамин В6, может использоваться для общего улучшения состояния.
Витамин D3
Его прием может быть рекомендован для улучшения общего состояния здоровья и потенциального снижения риска преэклампсии.
Профилактика и рекомендации при преэклампсии
Хотя полностью исключить риск развития преэклампсии невозможно, существуют меры, помогающие снизить его:
- регулярные посещения акушера-гинеколога.
- здоровый образ жизни: правильное питание, контроль веса и умеренные физические упражнения.
- прием определенных препаратов: в некоторых случаях врач может рекомендовать прием низких доз аспирина после 12-й недели беременности.
Продолжение научных исследований в этой области обещает новые методы профилактики и лечения в будущем.
FAQ
Каковы потенциальные риски преэклампсии для матери и ребенка?
Преэклампсия может привести к серьезным осложнениям, включая эклампсию (судороги), синдром HELLP (разрушение эритроцитов, повышение уровня печеночных ферментов и низкий уровень тромбоцитов), предлежание плаценты, преждевременные роды. Для плода риски включают задержку развития, стресс во время родов и нехватку кислорода.
Есть ли какая-то норма преэклампсии?
Термины «норма преэклампсии» или «умеренная преэклампсия» не применяются в медицинской практике, поскольку состояние само по себе является патологическим, возникающим во время беременности.
Может ли преэклампсия появиться после родов?
Да, она может развиться даже после родов, обычно в течение первых 48 часов, хотя зафиксированы случаи, когда она проявлялась и через шесть недель после родов. Это состояние называется постпартумной формой и требует немедленного медицинского вмешательства.
Может ли преэклампсия повториться в последующих беременностях?
Да, женщины, перенесшие преэклампсию, имеют повышенный риск ее повторного развития в последующих беременностях.
Как преэклампсия влияет на здоровье матери в будущем?
Женщины имеют повышенный риск развития хронической гипертонии, сердечно-сосудистых заболеваний и диабета II типа в будущем.
Можно ли путешествовать на самолете с преэклампсией?
Путешествия на самолете могут быть не рекомендованы женщинам с преэклампсией из-за риска осложнений. Важно проконсультироваться с врачом перед любыми путешествиями.
Преэклампсия требует внимательного мониторинга и ведения беременности. Своевременное обращение за медицинской помощью и строгое следование рекомендациям врача могут значительно улучшить исходы беременности и снизить риск осложнений для матери и ребенка. Продолжение научных исследований в этой области обещает новые методы профилактики и лечения преэклампсии в будущем.
Источники
- Юсупова З. С., Новикова В. А., Оленев А. С. Современные представления о преэклампсии-патогенез, диагностика, прогнозирование //Практическая медицина. – 2018. – Т. 16. – №. 6. – С. 45-51. [ссылка]
- Бабажанова Ш. Д., Любчич А. С., Джаббарова Ю. К. Факторы, способствовавшие неблагоприятному исходу при преэклампсии //Фундаментальная и клиническая медицина. – 2021. – Т. 6. – №. 1. – С. 27-31. [ссылка]




